Robin des bois ou les 40 voleurs
14-04-2026
Actualité
Actualités
21 - 04 - 2020
Ma compagne et moi sommes manipulateurs radio à l’hôpital Nord Franche- Comté dans le Territoire de Belfort, à Trévenans. Notre métier a bien changé, ces derniers temps, nous vivons notre premier « plan bloc » à l’hôpital. Nous n’avons pas vu les choses arriver… Mon journal de bord Le vendredi 6 mars, lors de l’annonce du plan blanc, j’étais au « bloc op »; il a fallu réorganiser le fonctionnement des services. Seul le tiers des salles d’op a été maintenu au début puis ensuite juste trois salles pour les césariennes, la cancérologie et les urgences. J’ai vu l’inquiétude du personnel grandir, et se demander où chacun serait redéployé le lundi suivant. On a prévenu un jeune chirurgien de l’annulation de tout son programme de la semaine suivante, sauf les vraies urgences, il a répondu : « mais ils sont fous ! ». Le mardi 10, nous avons accueilli le premier patient suspect du coronavirus. J’ai appris le protocole de « déshabillement – habillage complet » pour aller dans la chambre du patient. Avec en tout cinq lavages de main au savon liquide et frictions au gel hydro alcoolique. Mais fausse alerte, les tests se sont révélés négatifs. On a entendu des choses étranges ; des cas en Haute Savoie et d’autres à Mulhouse après une réunion évangélique. Les déprogrammations se font faites aussi en radio, finies les radios panoramiques et Cône Beam à la demande des chirurgiens-dentistes. Seule la cancérologie, la prise en charge des AVC et des arrêts cardiaques ont été maintenus. Le reste des pathologies a été envoyé dans une clinique privée de Belfort. Puis le soir du jeudi 12 mars, au Scanner, des premiers cas sont arrivés aux urgences avec comme indication « suspicion de Covid 19 ». Ce fut le début d’une longue suite de jours où les gens venaient pour des symptômes de toux, fièvre, maux de tête…. Nous sommes ainsi passés d’une période de quelques jours, où l’on interdisait aux soignants de porter des masques, ou alors seulement en mettre si le patient avait des symptômes ( toux par exemple) à une période où il fallait tout le temps en porter un, et le changer toutes les 4 heures. Depuis, tous les jours est mise à disposition de chaque soignant, une enveloppe qui contient le nombre de masques de la journée de travail (exemple pour une journée de 10 heures, il y a 3 masques) ; cette enveloppe est placée dans une pièce réserve avec poignée à code de sécurité pour éviter des vols (qui malgré out continuent dans les services). Le vendredi 13, lorsque le président de la République a parlé à la télévision, j’ai senti que la situation devenait grave. Nous avons appris que le mode de transmission du virus se faisait au niveau des yeux, du nez et de la bouche. Mais nous avons vu tous ces gens dehors le week-end et dans les parcs en ville. Je savais alors que lundi, j’allais dire au revoir à mes proches, à mes parents, pour une durée indéterminée. Mon pressentiment était exact ; le lundi soir 16 mars, le confinement est annoncé pour le lendemain ; créant la panique au début puis accepté ensuite par nécessité. Notre travail a changé. Nous nous occupons maintenant de beaucoup moins de patients. Mais chacun d’entre eux, nous prend beaucoup plus de temps. Il faut s’habiller, se déshabiller à chaque fois, nettoyer minutieusement nos appareils. Les médecins radiologues ont peur de nous ; ils nous parlent à distance lorsque nous sommes en tenue de travail d’isolement coronavirus (par peur de recevoir des gouttelettes de salive et de nous toucher). Nous apprenons la médecine de guerre. Les capacités de réa sont doublées : de 20 lits, elles passent à 40. La réanimation au bloc opératoire se crée aussi avec 22 lits en plus. Les services de soins classiques deviennent progressivement tous Covid +.
Poumon très infecté par le CoVid-19
Le manque de matériel de protection Au fil des jours, nous découvrons le manque de matériel qui est de plus en plus flagrant. Il faut rester habillé le plus longtemps possible (maximum 4 heures) pour « ne pas gaspiller » une tenue : un masque, une paire de lunettes, une charlotte, une sur blouse sur la blouse en tissu fournie par l’hôpital et le pantalon tissu, un tablier long (mi-cuisse) en plastique sur la sur blouse à usage unique (car la sur blouse n’es pas totalement imperméable). Le service de blanchisserie de l’hôpital fonctionne à plein régime ; chaque tenue en tissu est changée tous les jours. Les pratiques donc changent, il faut faire le plus possible de scanners des poumons pour les patients des urgences en suspicion de Covid 19, pour faire de l’imagerie utile. Nous ne faisons plus de « radio au lit », c’est-à-dire avec notre dispositif mobile auprès des patients sur des brancards, au service des urgences ; il faut « économiser le personnel ». Nous faisons des radios en réa seulement si elles sont utiles (pour le contrôle de sondes d’intubation par exemple). Le protocole officiel est de changer de sur blouse en passant d’une chambre à l’autre mais nous n’avons jamais pu l’appliquer. On garde la même sur blouse le temps de notre travail en salles de réa. Maintenant, c’est le personnel de réa qui pose la cassette radio sous le dos du patient, et donc nous ne portons plus de sur blouse car il n’y pas de contact avec le patient, pour économiser le matériel de protection destiné au personnel et médecins en réa. Le matériel de protection en radio est stocké dans la salle d’interprétation du scanner, réservée aux médecins. Les stocks (masques FFP2, sur blouses, charlottes et lunettes qui sont réutilisables après désinfection de 15 minutes dans un bac) d’industrie sont limités. Ils proviennent essentiellement de dons d’entreprises dans l’industrie. Des postes deviennent très difficiles : scanners et radio au lit ; d’autres sont allégés comme les rendez-vous simples ; d’où la nécessité de faire « tourner » le personnel – surtout les infirmières et aides-soignantes ou de les laisser en repos chez eux. Le personnel en repos est en ASA (Autorisation Spéciale d’Absence, jour non travaillé mais payé non pris pour le calcul de congés. C’est le/la cadre qui décide en fonction du travail à faire et du nombre de présents dans le service. On a appris que les brancardiers devaient garder leur tenue de protection jusqu’à 4 jours de suite. Maintenant, ils doivent la partager avec un autre collègue durant la journée (celui qui travaille du matin la donne ensuite à celui qui est de service le soir). Nous avons souvent mal à la tête après avoir respiré dans un masque plus de 7 heures par jour ; le stress augmente ces symptômes. On prend du Doliprane et pour ma part j’enduis mes tempes d’huile essentielle de menthe poivrée. Je deviens véritablement « parano », je me lave tout le temps les mains et j’évite de me toucher le visage. Les douches des vestiaires tournent à plein régime. La plupart du temps, dès que j’arrive chez moi, je prends une douche. Pour déjeuner, la salle de pause du service est très petite, elle a une capacité de 4-5 personnes pour une équipe de 60 agents, donc nous avons une salle de réunion mise à disposition pour respecter les mesures barrière (un mètre de distance) entre chaque soignant. En bref, nous avons chacun tous peur d’attraper le virus ; ça me fait penser à un titre de journal : « les petits salaires de la peur ». Les soignants sont tous des humains et dans la même galère Heureusement, il y a beaucoup de solidarité entre le personnel, tout le monde est dans la même galère. Et il y a beaucoup de dons d’entreprise en ce qui concerne le matériel de protection et la nourriture pour les soignants (grâce à des artisans boulangers et entreprises de repas à domicile). Le self est fermé mais il y a mise à disposition d’un panier repas pour chaque soignant à aller chercher dans un créneau horaire à l’heure du déjeuner ou dîner. J’ai des souvenirs de confidences de patients, poignantes. Alors que je venais de faire une radio à une dame dans sa chambre ; elle me dit : « tant mieux, je vais sortir jeudi, mais j’ai perdu mon mari qui est arrivé en même temps que moi, et je n’ai pas pu lui dire au revoir ». Je l’ai réconfortée comme j’ai pu en lui disant : « il faudra refaire une cérémonie pour commencer votre deuil, toutes mes condoléances ». Mais on ne peut pas rester longtemps au chevet des malades car la peur de la présence du virus est omniprésente. Cela me fait penser à Tchernobyl, un ennemi invisible, silencieux mais toujours présent. Une autre fois, alors que j’avais réalisé un scanner à une aide-soignante des urgences qui toussait, le scanner était « positif ». Le virus crée une pneumopathie interstitielle, les alvéoles pulmonaires se remplissent de liquide à cause de l’inflammation, ce qui se traduit par trois signes possibles: le « verre dépoli » (image de voile), la condensation alvéolaire (poumon très blanc car opaque) ou le « crazing paving » (images de pavé irrégulier). J’ai essayé de rassurer la patiente d’une cinquantaine d’année, mais qui, paniquée, m’a répondu « Que vont devenir mes pauvres enfants ? ». Pourtant, au départ, son test de dépistage pharyngo nasal était négatif. Il faut savoir qu’il y a 30% de faux négatifs !
Soignant en tenue pendant la période CoVid-19
Perspectives Selon les virologues, la meilleure technique d’éradication du virus, c’est sa suppression, donc c’est le confinement total des petits et premiers foyers d’infection (comme cela est possible à Taiwan qui peut produire 10 millions de masques par jour – nous, on en produit actuellement 8 millions par semaine, alors qu’on en a besoin de 40 millions par semaine !). Taiwan fournit des masques à toute sa population et en exporte ; dans les entreprises, toutes les personnes sont identifiées et leur température est testée avec une caméra thermique. Si un individu a plus de 37,5C°, il est isolé et testé. Il y a aussi des cabines de désinfection à flux d’air. La France est rentrée en situation de confinement car elle n’a pas le stock de matériel nécessaire, masques, gel hydro alcoolique, tests de dépistage (Polymerase Chain Reaction PCR) et pour protéger les soignants qui ne sont pas assez nombreux pour gérer cette crise. Elle n’a pas les technologies adaptées, ni ne veut « traquer » les individus. Il y aura un « après Covid 19 ». L’engouement vis-à-vis des soignants va sans doute disparaître progressivement ; les bises et poignées de main reviendront. Mais j’espère qu’il y aura constitution d’un stock sanitaire permanent par l’Etat et le retour de nos industries sanitaires, acceptation d’un prix plus élevé des médicaments et du matériel de santé de protection et technique (réanimateurs). Le collectif doit l’emporter sur l’individualisme dans ces moments présents. J’ai une pensée particulière pour les personnes seules et isolées dans les EHPAD. Mon grand-père est parti avant cette pandémie, tant mieux.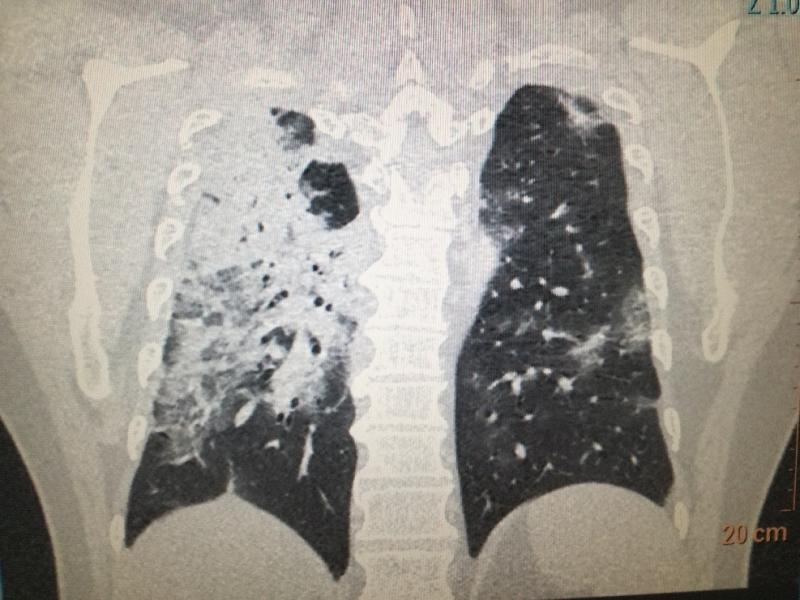 Actualité
Actualité
Articles similaires

14-04-2026

10-04-2026

07-04-2026

06-04-2026